La psicosis en la enfermedad de Parkinson llega a afectar entre el 20% y el 30% de los enfermos. El tratamiento pasa por reajustar la medicación antiparkinsoniana, y si esto no da resultado, acudir a la medicación antipsicótica.
 La psicosis es una alteración de la percepción de la realidad; la persona en un estado psicótico ve, escucha, y cree ver y saber cosas que no están acorde con la realidad.
La psicosis es una alteración de la percepción de la realidad; la persona en un estado psicótico ve, escucha, y cree ver y saber cosas que no están acorde con la realidad.
En la enfermedad de Parkinson la psicosis es una de esas alteraciones no deseadas que tanto lastran la calidad de vida del enfermo. Se considera que entre un 20% y un 30% de los enfermos de Parkinson llegan a tener psicosis (Bosboom, 2004).
Surge generalmente después de años de evolución de la enfermedad, pero en realidad puede aparecer en cualquier momento; incluso se han descrito casos en que la psicosis aparece después de horas o días de iniciado el tratamiento antiparkinsoniano. El porqué intentaremos explicároslo más adelante.
Síntomas de psicosis en la enfermedad de Parkinson
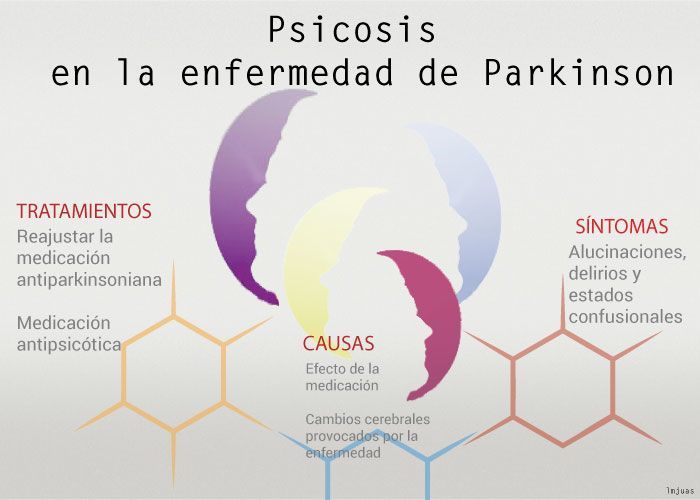
La psicosis está definida fundamentalmente por la presencia de delirios y alucinaciones, en el caso del párkinson puede presentarse también en un estado que se denomina de confusión.
Se ha descrito que es habitual que los síntomas psicóticos sean antecedidos por alteraciones del sueño, como el trastorno de la conducta del sueño REM. Expliquemos ahora brevemente cómo se manifiestan en las personas con párkinson los síntomas de psicosis.
Alucinaciones: son los síntomas más comunes. La persona con alucinaciones siente, ve y escucha cosas que no existen en la realidad. En los enfermos de párkinson las alucinaciones son fundamentalmente visuales, aunque también pueden ser auditivas o táctiles.
Al principio las alucinaciones son poco aterradoras, el enfermo puede ver a familiares ya fallecidos (vale, lo de poco aterradoras es muy relativo) o animales, pero a medida que pasa el tiempo y aumenta el deterioro, el contenido de las alucinaciones puede ser francamente aterrador y producir mucha ansiedad en el enfermo.
Ideas delirantes: son fundamentalmente del tipo paranoide. El enfermo puede creer que lo persiguen, que su pareja está con otro/a o que el vecino lo vigila.
Síntomas confusionales: la persona en un estado confusional ve comprometido su estado de consciencia. En el enfermo pueden fluctuar los estados de vigilia y alerta, mostrándose incapaz de concentrarse y totalmente desconectado de lo que le rodea.
La persona puede manifestar un pensamiento desorganizado con contenido paranoide, como miedo irracional a un daño que no existe. Si se añaden factores como edad avanzada, hospitalización, infecciones o alguna otra enfermedad, el enfermo puede llegar al delirium.
También te puede interesar leer: Delirium o síndrome confusional agudo: todo lo que necesitas saber.
Causas y factores de riesgo de la psicosis en la enfermedad de Parkinson
Se considera que existen dos causas fundamentales: el efecto de la medicación antiparkinsoniana y la propia degeneración cerebral que produce la enfermedad.
Los efectos de la medicación pueden estar justificando la mayor parte de los casos de psicosis, pero el hecho de que antes de empezar a usarse los fármacos que se emplean en la actualidad, como la levodopa, ya se describían casos de psicosis, demuestra que el propio deterioro cerebral que ocasiona la enfermedad es suficiente para producir psicosis.
Esos cambios cerebrales estarían vinculados fundamentalmente a la disminución de los niveles de dopamina en áreas cerebrales claves. La dopamina disminuye debido a la muerte de las neuronas dopaminérgicas típica de la enfermedad de Parkinson.
Existen además factores que incrementan el riesgo de desarrollar psicosis, algunos de forma significativa, como la demencia y el deterioro cognitivo. Otros son:
- La edad avanzada
- Fase avanzada de la enfermedad
- Aumento de la dosis de levodopa
- Antecedentes de trastornos psiquiátricos
- Depresión
Tratamiento de la psicosis en el párkinson

El tratamiento de la psicosis debe empezar por determinar qué está causando los síntomas ¿Están vinculados a la medicación? ¿O existe una infección de base que desencadenó un delirium? ¿Están vinculados a una demencia asociada a la enfermedad de Parkinson?
Una vez determinado el origen, se debe pasar a las primeras medidas, evitando el uso de antipsicóticos desde el primer momento.
Estos últimos, entre los que se incluyen el haloperidol o la risperidona, pueden aumentar los síntomas motores y se han vinculado a mayor riesgo de muerte.
También te puede interesar leer: Demencia en la enfermedad de Parkinson.
Teniendo en cuenta que la causa fundamental generalmente es la medicación antiparkinsoniana, las primeras medidas pasan por ajustar la dosis que se emplea, en especial las dosis de amantadina o selegilina.
Hay que tener en cuenta que, si se disminuye mucho la dosis, los síntomas motores se harán más intensos, pero si se mantiene también lo harán los síntomas psicóticos. Encontrar un equilibrio puede ser muy complejo.
De no lograr disminuir los síntomas psicóticos ajustando la medicación antiparkinsoniana, se puede pasar al uso de antipsicóticos, siempre teniendo en cuenta los riesgos que implica.
En la actualidad no se aconseja el uso de los antipsicóticos más antiguos, los llamados típicos, como el haloperidol, sino los antipsicóticos atípicos que surgieron más recientemente. Para la psicosis en el párkinson los que mejores resultados parecen dar son la clozapina y la quetiapina (National Parkinson Foundation).
Recientemente la compañía farmacéutica Acadia solicitó a la FDA estadounidense la autorización para comercializar el que sería el primer fármaco orientado directamente al tratamiento de la psicosis en los enfermos de párkinson. El veredicto final de la FDA debe darse a conocer a principios de mayo.
Referencias
Alcántara, A. G., & Barcia, D. (1997). Tratamiento de las psicosis de la enfermedad de Parkinson: terapéuticas farmacológicas y electroconvulsiva. REVISTA ELECTRÓNICA DE PSIQUIATRÍA, 1(1), . Disponible en http://www.psiquiatria.com/revistas/index.php/psiquiatriacom/article/viewFile/131/117/
BOSBOOM, J. L. W. (2004). PSICOSIS EN LA ENFERMEDAD DE PARKINSON. Archivos de neurociencias (México, D.F.), 9(1), 25–33. Disponible en http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0187-47052004000100006
García-Escrig, M., Pareja, B., Ponsatí, F., & Teresa, J. (1999). Psicosis por levodopa en pacientes con enfermedad de Parkinson idiopática.Medicina Clínica, 112(7), 245–250. Disponible en http://www.elsevier.es/es-revista-medicina-clinica-2-articulo-psicosis-por-levodopa-pacientes-con-3094
National Parkinson Foundation. What Are the Treatment Options for Hallucinations and Delusions?. Recuperado el 26 de marzo de 2016 de http://www.parkinson.org/understanding-parkinsons/non-motor-symptoms/Psychosis/What-are-the-Treatment-Options-for-Psychosis
Zahodne, L., & Fernandez, H. (2008). Pathophysiology and treatment of psychosis in Parkinson’s disease: A review. Drugs & aging., 25(8), 665–82. Disponible en http://www.ncbi.nlm.nih.gov/pubmed/18665659