La epilepsia es una enfermedad crónica que cursa con la descarga excesiva y exagerada en el cerebro de un grupo localizado de neuronas o la gran mayoría de ellas. En la actualidad, muchos pacientes logran el control de sus crisis con un adecuado tratamiento, aunque existen casos refractarios de difícil manejo.

Con frecuencia escuchamos a un vecino o amigo, relatar sobre cierto conocido que padece de ataques de epilepsia, pero, ¿qué es la epilepsia?
Comprendiendo la epilepsia
La epilepsia no es más que una enfermedad crónica donde existe una afectación en el cerebro, y su principal manifestación es la presencia de crisis con convulsiones, aunque existen algunos tipos de epilepsia donde las crisis son sin convulsiones.
Estas crisis o convulsiones son el resultado de la descarga excesiva y exagerada en el cerebro de un grupo localizado de neuronas (células del cerebro) o la gran mayoría de ellas.
Pueden ser tan simples como una sensación desgradable o ligero movimiento de una parte del cuerpo, hasta más complejas y desgradables como movimientos, sacudidas y contracciones de todo el cuerpo, acompañándose de la pérdida brusca de la conciencia.
Por ello se le denomina en la práctica clínica epilepsias con convulsiones focales o epilepsias generalizadas, en dependencia del origen en el cerebro.
Algo de historia
Gracias a los textos de las tablas de escrituras encontradas en la antigua Babilonia, sabemos hoy que desde hace dos mil años existían comportamientos en las personas que recuerdan los tipos de crisis epilépticas que hoy se conocen.
Así, durante las diferentes etapas y eras de las humanidad y con el surgimiento de las ciencias y la medicina, muchos autores fueron describiendo diferentes manifestaciones de la enfermedad.
Según datos de la Organización Mundial de la Salud (OMS), hay en el mundo cerca de cincuenta millones de personas padecen de epilepsia.
¿Quién la padece?
Puede afectar a cualquier persona independientemente de su edad, color de la piel, sexo y procedencia social, teniendo un comportamiento muy diferenciado en las diferentes regiones del mundo.
No existe tampoco selectividad con el coeficiente de inteligencia, creencia religiosa y mucho menos con el nivel de escolaridad y profesionalidad alcanzado.
¿Qué causa epilepsia?

Es importante destacar, como decíamos anteriormente, que cualquier persona puede presentar en alguna etapa de su vida una forma o tipo de epilepsia.
Podríamos decir que la enfermedad se debe a causas que están determinadas genéticamente y otras que son secundarias a daños o lesiones establecidas sobre el cerebro, muchas relacionadas con los factores que actúan como desencadenantes de crisis o convulsiones.
Si tenemos en cuenta que las convulsiones son su principal síntoma, entonces podemos relacionar una serie de factores que se encuentran ligados con la presencia de las mismas, por ejemplo:
- Algunas drogas lícitas (medicamentos que disminuyen el umbral convulsivo) e ilícitas.
Y por supuesto, las convulsiones que se encuentran asociadas a la enfermedad epiléptica.
¿Qué síntomas pueden hacer pensar que tengo epilepsia?
Es muy difícil para una persona identificar que tiene convulsiones, sobre todo porque en su mayoría se encuentran aparejadas a pérdida o disminución del nivel de conciencia, es decir los pacientes pierden su comunicación con el entorno.
De ahí que muchas veces se dificulta su diagnóstico y casi siempre es un familiar o amigo quien puede describir lo sucedido.
En las formas en que se conserva la conciencia, casi siempre los síntomas son motores (movimientos o sacudadas de grupos musculares, extremidades) y sensitivos (sensación desgradable, entumecimiento de una mitad del cuerpo o extremidad).
Muchos de ellos presentan síntomas premonitorios o auras (que avisan) de la crisis, y también pueden referir un periodo post crisis de sueño, sensación de cansancio, fatiga, desorientación, etc.
En las epilepsias secundarias a otras enfermedades se pueden identificar los síntomas y signos propios de las mismas.
Diagnóstico de epilepsia

Ante la presencia de convulsiones y/o sospecha de epilepsia, debe acudir a su médico de cabecera de inmediato para la determinación de posibles causas o factores involucrados.
Posteriormente debe ser evaluado por el especialista en Neurología el cual, luego de un conversatorio y examen clínico, le orientará la realización de una serie de estudios complementarios que ayudan a descartar o precisar la enfermedad y su tipo.
En ocasiones es necesario consultar con el especilista en genética para la realización de estudios de este tipo.
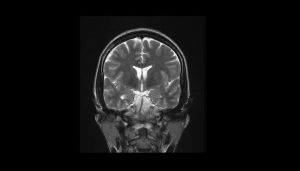
Entre los estudios recomendados están fundamentalmente los de sangre (hematología y química) para descartar la presencia de otras enfermedades, estudios neurofisiológicos de electroencefalografía con sus variantes(Video, Cuantitativo) y neuroimágenes (tomografía axial computarizada(TAC), resonancia magnética nuclear(RMN).
En algunos casos selectivos para tratamiento quirúrgico se pueden utilizar otras técnicas de imagen funcional como la Tomografía por emisión de positrones (PET), resonancia magnénita funcional(RMNf) y tomografía por emisión de fotón simple(SPECT).
Tratamiento de la epilepsia
Fundamental en el control de esta enfermedad es la modificación en el estilo de vida de la persona con epilepsia.
Si se identifica alguno de los factores inductores de crisis epilépticas y convulsiones, deben ser modificados o eliminados en su totalidad y siempre que requiera de un tratamiento para una enfermedad nueva, ya sea aguda o crónica, debe consultar con su médico de cabecera o con el Neurólogo.
Existen otros factores como el estrés, la falta de sueño, la depresión y la ansiedad que pueden descompensar al paciente, por lo que a veces se necesita la participación de psicoterapéutas.
Si sabemos que la mayoría de las crisis cursan con pérdida o disminución del nivel de conciencia, se debe tener cuidado de permanecer en alturas como escaleras, andamios, techos (aún con protección por el riesgo de caídas).
No permanecer o nadar en piscinas, ríos, lagos y playas en las zonas profundas; en las zonas bajas estar siempre acompañado, no debe operar maquinarias en industrias que puedan constituir un riesgo para su salud y en cuanto a conducir vehículos automotores, existen legislaciones en algunos países que prohíben esta práctica.
El tratamiento con medicamentos tiene como principal objetivo disminuir el número de crisis además de modificar la intensidad de las mismas, estableciéndos diferentes criterios de control.
Muy importante cumplir disciplinadamente con las indicaciones prescritas por el médico en cuanto dosis y horarios del o los fármacos seleccionados, ya que esto determina casi la totalidad del éxito del tratamiento, aunque se conocen formas o tipos de epilepsia que son difíciles de controlar.
Entre los fármacos o drogas antiepilépticas mas utilzadas están, por ejemplo:
Deben ser siempre indicadas por personal médico especializado, ya que se debe tener dominio de su uso particular en el tipo de crisis, así como las interacciones entre ellos y otros grupos de medicamentos.
En las epilepsias de difícil control existe una alternativa de tratamiento quirúrgico o la introducción de dietas cetogénicas.
Fuentes bibliográficas
Manford M. (2017). Recent advances in epilepsy. Journal of neurology, 264(8), 1811-1824.
Brodie, M. J., Besag, F., Ettinger, A. B., Mula, M., Gobbi, G., Comai, S., Aldenkamp, A. P., … Steinhoff, B. J. (2016). Epilepsy, Antiepileptic Drugs, and Aggression: An Evidence-Based Review. Pharmacological reviews, 68(3), 563-602.