La meningitis (y meningoencefalitis) producida por herpes es una enfermedad común cuyo diagnóstico precoz y tratamiento oportuno pueden salvar la vida de un paciente.
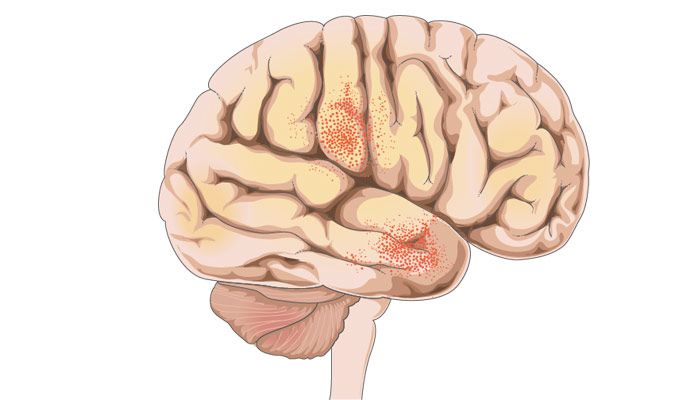
Fiebre, convulsiones, deterioro del estado de conciencia y trastornos del lenguaje son solo algunos de los elementos clínicos característicos de esta entidad.
Producida principalmente por algunos tipos de virus herpes simple (VHS-1 y VHS-2) se trata de un problema grave cuya tasa de mortalidad y secuelas disminuye enormemente con la administración de tratamiento oportuno. Es sobre esta particular infección de lo que hablaremos a continuación.
¿Qué es el virus herpes?
Se trata de un agente infeccioso que suele afectar con bastante frecuencia a los humanos. Pertenece a la familia herpesviridae, cuyos miembros se caracterizan por el tipo de material genético que se puede encontrar en su interior, específicamente el ADN.
Esta distinción es importante ya que existe otro tipo de virus cuyo material genético es ARN.
La aparición de meningitis en humanos generalmente se produce por los virus herpes simple (VHS) tipo 1 y 2, además de generar otros cuadros clínicos mucho más frecuentes como queratoconjuntivitis o lesiones cutáneas.
También te puede interesar leer: Meningitis bacteriana: síntomas, causas y diagnóstico
¿Cómo se adquiere la infección?
El VHS-1 generalmente se adquiere por vía oral (contacto “boca a boca”) por lo que la presentación clínica más común es el herpes labial, mientras que el VHS-2 suele adquirirse por vía sexual y genera el herpes genital.
Ambas presentaciones inician con la aparición de pequeñas burbujas de contenido claro (llamadas “vesículas”) que pueden ser dolorosas o generar picazón. Estas se rompen espontáneamente dejando costras que desaparecen solas al cabo de unas pocas semanas.
De los dos virus antes mencionados, el VHS-2 tiene cierta facilidad por ocasionar meningoencefalitis en los pacientes con VIH/SIDA debido a la condición de inmunosupresión que los caracteriza.
¿Cómo actúa el virus?
Se piensa que el mismo migra desde las superficies mucosas hacia el sistema nervioso central a través de algunos nervios craneales (como el olfatorio o trigémino).
De hecho, pueden existir algunas condiciones en las cuales el virus ingrese en el tejido y quede de manera “latente” durante varios años, hasta que un evento estresante o inmunosupresor desencadene la reproducción de este agente infeccioso y, con ello, la aparición de síntomas.
De esta manera, una infección adquirida en un momento determinado y nunca tratada puede tener consecuencias graves en el futuro.
También te puede interesar leer: Meningitis de Mollaret: síntomas, causas, evolución y tratamiento
¿Cuáles son los síntomas de la meningitis por herpes?
Como sucede con muchos de los trastornos del sistema nervioso, la presentación clínica va a variar dependiendo de la región que esté siendo afectada.
La meningitis, por definición, afecta únicamente a las meninges (unas capas de tejido suave que recubren el sistema nervioso) pero, en una gran cantidad de infecciones producidas por herpes, la extensión puede propagarse hacia el encéfalo ocasionando meningoencefalitis, lo cual cambia un poco los síntomas.

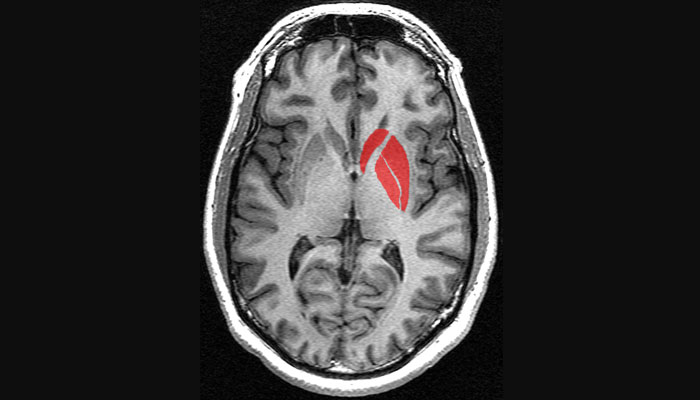
Por ejemplo, generalmente se lesionan las áreas frontales y/o temporales, por lo que los síntomas suelen ser disfasia (dificultad para el lenguaje oral), convulsiones y alteraciones en la personalidad.
Estos síntomas siempre están asociados a elementos que hacen pensar en una infección subyacente, como fiebre y cambios en el nivel de conciencia.
Existen formas atípicas producidas por VHS-2 que aquejan principalmente a pacientes con VIH/SIDA, entre las que se encuentran la encefalitis troncoencefálica y la crónica.
¿Cómo se hace el diagnóstico de la meningitis herpética?
Como toda patología, es necesaria una correlación clínica con elementos de laboratorio. Estos últimos se limitan generalmente al estudio citoquímico de líquido cefalorraquídeo (obtenido mediante punción lumbar, técnica segura pero que puede originar complicaciones leves como la cefalea postpunción).
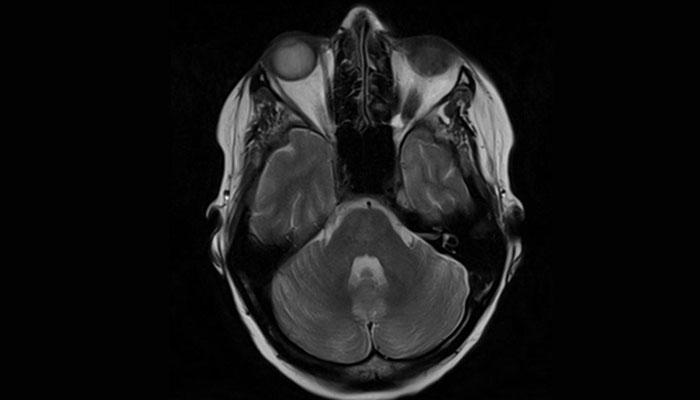
También pueden utilizarse técnicas de neuroimagen como la tomografía computarizada (TC) y la resonancia magnética nuclear (RMN), la cual permite evidenciar lesiones estructurales de evolución temprana.
¿Cuál es la esperanza de vida?
Siempre y cuando se garantice el tratamiento oportuno con un antiviral (aciclovir), es posible disminuir enormemente la tasa de mortalidad y la posibilidad de aparición de secuelas discapacitantes. Este pronóstico empeora en las presentaciones atípicas.
También te puede interesar leer: Las complicaciones neurológicas del herpes zoster o culebrilla
Fuentes y referencias
F.J. Burón Mediavilla, et al. Encefalitis herpética en adultos: 23 casos. An Med Interna (Madrid). 2005;22(10):473-477.
*Crédito de imagen: Servier Medical Art
- Historia de la medicina: el origen de la tomografía computarizada - 2020-01-19
- Historia de la medicina: Santiago Ramón y Cajal - 2020-01-19
- Apraxia de la marcha: síntomas, causas y diagnóstico - 2019-09-16