Marta amanece cada mañana desde hace 4 años con el aviso de su hija para tomar la medicación, aunque no es capaz de comprender por qué debe hacerlo, lo hace sin protestar. Marta acaba de cumplir 67 años y sufre de enfermedad de Alzheimer.
Desde hace unos días su hija ha notado una excitabilidad poco usual en ella que de alguna forma atribuye a su incapacidad para dormir en las últimas noches.
Lo que más la alarma es la certeza con que su madre afirma estar rodeada de cucarachas. Su médico, al identificar los síntomas de excitabilidad, insomnio y alucinaciones le recomienda el tratamiento habitual de dos medicamentos para aliviar el estado de Marta, entre ellos la risperidona.
Al cabo de una semana Marta despierta con problemas para hablar, tragar y respirar; sus músculos están tan rígidos que apenas puede mantenerse en pie y pierde el control urinario.
A medida que avanza el día sus síntomas empeoran llegando a perder el contacto con la realidad. Debido a la gravedad de su estado recibió asistencia médica que incluyó sonda vesical y nasogástrica.
Durante la estancia hospitalaria le suspenden la medicación introducida hacía poco más de una semana.
Una vez recuperada y dada de alta reincorporan a su medicación diaria los comprimidos suspendidos durante el ingreso. Poco después de una semana Marta despierta en la noche con temblores, fiebre y dificultad para tragar requiriendo inmediatamente de ayuda médica. Marta padece un síndrome neuroléptico maligno.
¿Qué es el síndrome neuroléptico maligno?
Se identifica como una reacción adversa ante los neurolépticos, también conocidos como psicofármacos de acción antipsicótica, usados normalmente en el tratamiento de síntomas psicóticos como las alucinaciones y los delirios. Los síntomas pueden aparecer tras un periodo de horas o días después de iniciado el tratamiento.
No se reconoce una dosis específica para que aparezcan los mismos, sino que su origen está determinado por una reacción individual al fármaco.
La incidencia de este síndrome esta entre el 1 y 5% para aquellos pacientes que consumen este tipo de medicamentos siendo en los hombres mucho más frecuente.
¿Cuáles son los síntomas?

Compromiso del estado mental que se hace evidente mediante confusión, alucinaciones y delirios.
Fiebre: presente en el 87% de los casos.
Rigidez en los músculos
Taquicardia: alcanza hasta el 88% de los casos.
Dificultades en el lenguaje
Desajustes en la tensión arterial, puede ser alta o muy baja.
Incontinencia urinaria
Problemas respiratorios.
Síndrome neuroléptico maligno en la enfermedad de Parkinson y el alzhéimer.
En enfermedades como el Parkinson se identifica un síndrome con características similares que se denomina síndrome dopaminérgico maligno. La diferencia con relación al síndrome neuroléptico maligno está en que el síndrome dopaminérgico maligno aparece a consecuencia de la suspensión brusca de los medicamentos con acción antiparkinsoniana, sobre todo para el caso de la levodopa.
Como peculiaridad para este síndrome se reconoce la avanzada edad del paciente y el estadio de la enfermedad.
Por su parte existen fármacos como el donepezilo, empleado para tratar los síntomas demenciales en la enfermedad de Alzheimer, que entre sus posibles efectos adversos puede provocar el síndrome neuroléptico maligno.
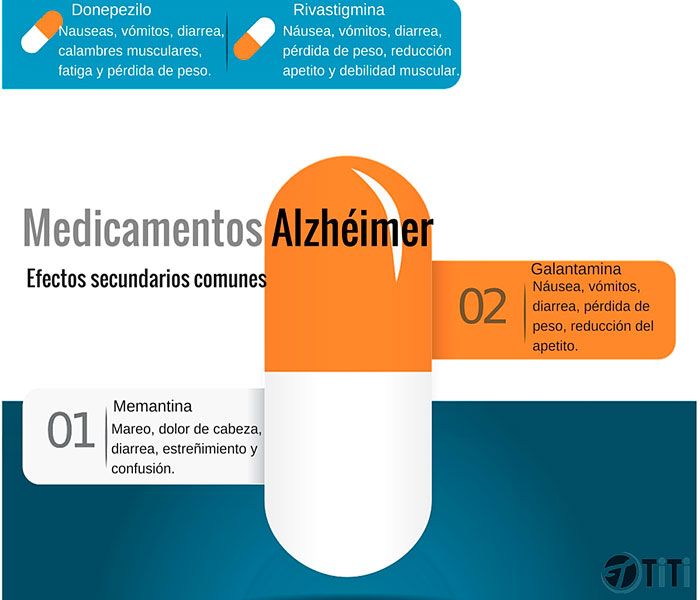
¿Qué neurolépticos pueden desencadenar el síndrome?
Se identifican principalmente los neurolépticos atípicos: tiapride, sulpiride, clozapina, quetiapina, risperidona y olanzapina, sin embargo, el haloperidol, flufenazina y la clorpromazina poseen una mayor implicación.
Fármacos como la metoclopramida, droperidol, desipramina, amoxapina, dotiepina, e incluso, la fluoxetina a pesar de que la acción de estos medicamentos no es específicamente la antipsicótica pueden producir el síndrome neuroléptico maligno.
¿Qué tratamiento se aplica?
El tratamiento debe ser seleccionado en función de la gravedad y el estado del paciente. El primer paso es suspender de forma inmediata el fármaco con acción neuroléptica. Se procede al aseguramiento de las vías de acceso que permitan estabilizar al paciente. Se le suministra la medicación necesaria para compensar el desequilibrio del organismo y minimizar los efectos del síndrome.
Devolver la temperatura corporal a la normalización se constituye como una prioridad así como la estabilidad hidroelectrolítica y hemodinámica pues esta última puede comprometer la función renal. Los síntomas pueden duran de 7 a 14 días una vez se suspende el uso de los fármacos que le dieron origen.
Referencias
Adnet, P., Lestavel, P., & Krivosic‐Horber, R. (2000). Neuroleptic malignant syndrome. British Journal of Anaesthesia, 85(1), 129–135. doi:10.1093/bja/85.1.129
García de Cassasola. (2001). Sindrome neuroleptico maligno. Medynet. Disponible en http://www.medynet.com/usuarios/jraguilar/Sindrome%20neuroleptico%20maligno.pdf
Muraca, M., Abendaño, P., & Paura, A. (2016). Comunicación N°1: Síndrome neuroléptico maligno producido por risperidona. Disponible en http://blogs.unlp.edu.ar/farmasistencial/2013/01/09/articulo-cientifico-sindrome-neuroleptico-maligno/
NINDS. (2014, April 16). NINDS Neuroleptic malignant syndrome information page. . Recuperado el 19 de marzo de 2016 de NINDS, http://www.ninds.nih.gov/disorders/neuroleptic_syndrome/neuroleptic_syndrome.htm
Silva, P. (2014, July 29). Complicaciones Neurológicas Iatrogénicas – Sd. Neuroléptico Maligno y Sd. Serotoninérgico . Disponible en http://cetram.org/wp/2014/07/29/complicaciones-neurologicas-iatrogenicas-sd-neuroleptico-maligno-y-sd-serotoninergico/